Симптомы и лечение острого риносинусита. Хронический синусит код по мкб Острый синусит мкб 10
В данной публикации мы разъясним, что означает международная классификация болезней 10-го пересмотра на болезнь — гайморит (код по МКБ 10). Обсуждение пойдут естественно на хронический и острый вид недуга.
Гайморит – это проблема, для которого характерна активизация воспалительного процесса в верхнечелюстных каналах. Их еще называют гайморовыми.
Данный недуг сопровождается поражением слизистой оболочки и кровеносных сосудов, локализованных в данных пазухах. Основными причинами возникновения проблемы являются аденовирусные и риновирусные инфекции, которые активируются после гриппа.
Все характеристики заболевания указаны в нормативном документе, в нем зафиксированы все коды болезней.
Гайморит — МКБ 10
По международной классификации болезней гайморит относится к десятому классу, код J32.0.
Его разделяют на такие формы:
- Обострённая. По МКБ 10 это состояние называют «острой респираторной инфекцией верхних дыхательных путей»;
- Хроническая. Форма относится к рубрике «другие болезни верхних дыхательных путей».
Отдельно классифицируется патология зависимо от того, какой возбудитель провоцирует его.
Данные категории помечаются кодом В95-В97. Под первым шифром В95 подразумеваются такие возбудители как стрептококки и стафилококки. Шифр В96 – это обозначение недуга, спровоцированного другими бактериями. В97 означает, что заболевание началось из-за вирусных инфекций.
Хроническая и острая формы могут иметь не уточненный код по МКБ 10.
Заражению подвержены одинаково и взрослые и дети. По статистике воспаление гайморовых пазух является самым частым заболеванием среди всех ЛОР-патологий.
Острый гайморит — код по МКБ 10
Данный воспалительный процесс относится к острым синуситам. Симптоматика этого состояния ярко выраженная. При этом ощущаются боли в области щек ближе к носу. Еще повышается температура тела, есть дискомфорт под глазами при наклонах головы вперед.
Еще острый гайморит у человека может проявляться сильной болью, которую тяжело терпеть. Иногда поражается слезоточивый канал, и, как результат, повышенное слезотечение.
 Как думаете, или всё таки стоящее средство от папиллом и бородавок? У нас есть правдоподобная информация. Похожим и эффективным препаратом считается Папилайт , Папилайт имеет множество реальных отзывов.
Как думаете, или всё таки стоящее средство от папиллом и бородавок? У нас есть правдоподобная информация. Похожим и эффективным препаратом считается Папилайт , Папилайт имеет множество реальных отзывов.
Если не знаете какое лучше использовать, можете посмотреть у нас.
Лечение патологического состояния должно начаться незамедлительно. Вся сложность этой формы заболевания в том, что стенки гайморовых пазух тонкие и есть вероятность инфицирования головного мозга, но это состояние происходит крайне редко. А инфекционное поражение глазницы и оболочки глаза возникает при обострённом течении болезни намного чаще.
Не долеченный недуг может спровоцировать осложнение в виде постоянно рецидивирующего бронхита.
Хронический гайморит — код по МКБ 10
Хроническое сопровождение патологии относится к группе J32. Возникает это состояние из-за запущенного периода. При этом на протяжении длительного времени будет накапливаться секрет в гайморовых пазухах.
Часто бывает, что изначально воспаление одностороннее, но по ходу его длительного продолжения распространяется и на другую сторону. Тогда заболевание стает двухсторонним.

Хронический гайморит (код по МКБ 10) протекает менее выражено. Из симптомов проявляются боли с продолжительной заложенностью носа. Болезненные ощущения в области пазух обычно умеренные либо вовсе отсутствуют.
Много дискомфорта человеку доставляет заложенность носа, так как вследствие этого симптома будет часто проявляться вялость, скорая утомляемость, головные боли и т.д.
Более выражена симптоматика при обострении хронической формы болезни:
- повышается температура тела;
- головная боль;
- отечность щек и век.

Отечность лица при воспалении
По МКБ хронический гайморит может быть аллергическим, гнойным, катаральным, осложненным, одонтогенным, кистозным и фиброзным. Точно диагностировать и назначать лечение может только квалифицированный специалист. А нормативный документ помогает поставить правильный диагноз.
– верхнечелюстной синусит. Это воспалительный процесс, происходящий на слизистой самой большой гайморовой пазухи. Острой форма заболевания считается при его продолжительности не более 12 недель и полном исчезновении клинических проявлений. Болезнь является осложнением острой респираторной инфекции.
Классификация по коду МКБ-10
Заболевание характеризуется продолжительным воспалительным процессом слизистой оболочки носовых пазух.
Для него характерно присутствие гнойных выделений, неприятного запаха и припухлости щек. Рентгеновский снимок покажет затемнения в той части, где скопилась и не выходить наружу слизь.
Острый гайморит развивается на фоне , и . Спровоцировать его появление способны травмы, проводимые на носу хирургические манипуляции или воздействие аллергенов. В классификации заболеваний МКБ-10 острому синуситу присвоен код J01. В группе риска заражения следующие категории:
- Взрослые и дети, которые часто простужаются
- Имеющие аллергию, проявление которой заключается в отеке носовых путей
- Пациенты с дефектами носовой перегородки
- Имеющие проблемы со здоровьем верхних зубов
В группе риска развития многих заболеваний, в том числе и , те, кто ведет нездоровый образ жизни. При правильном подходе лечение может занять около месяца.
Локализация синуситов

Формы и виды заболевания
Острый гайморит имеет свою классификацию. Деление производится оп типу содержимого. Оно может быть:
- Серозное
- Смешанное
Заболевание можно разделить и по степени тяжести его протекания. Четких границ деления нет, они больше основаны на ощущениях самого больного и оцениваются по десятисантиметровой шкале, которая носит название VAS.
Заболевание может протекать в легкой (0-3 см), средней (4-7 см) и тяжелой (8-10 см) степени. Вирусная и аллергическая природа появления гайморита относится, как правило, к легкой степени. Может быть двухсторонней, левосторонней или правостороней.
Гнойный тип заболевания с присоединившейся бактериальной инфекцией может протекать в средней или тяжелой форме.
Чем отличается острый гайморит от хронического, смотрите в наешм видео:
Симптомы острого гайморита
В зависимости от степени тяжести острый . Общими характерными для заболевания признаками являются:
- Трудности носового дыхания
- Обильные прозрачные или с примесью гноя выделения из носа
- Боль в лобной части и в области воспаления слизистой
При средней или тяжелой степени проявления повышается температура тела, и появляются . веки и скулы могут опухнуть, а носовые пазухи как будто распирает изнутри. В таком случае высока вероятность распространения воспаления к головному мозгу, особенно у ребенка, пазухи которого не сформированы до конца.
Острый гайморит, который при лечении не прошел за 5 дней, характеризуется присоединением бактериальной инфекции. В этом случае возрастает вероятность появления осложнений, и требуется изменить курс лечения. Может частично поражаться работа органов слуха и зрения.
Признаки гайморита

Отличие острого гайморита от других форм
Чтобы не спутать острую форму гайморита со схожей симптоматикой хронической, следует четко понимать различия между ними.
Хроническая форма заболевания протекает практически бессимптомно, в то время как острая характеризуется наличием явных признаков заболевания. Еще одно отличие верхнечелюстного синусита состоит в том, что он проявляется сразу после влияющего фактора (инфекции, ОРЗ, травмы).
Особенности лечения
 Самостоятельно диагностировать гайморит, а тем более определить его форму и степень пациенту не удастся. Заболевание можно легко спутать с другой болезнью, имеющей схожую симптоматику.
Самостоятельно диагностировать гайморит, а тем более определить его форму и степень пациенту не удастся. Заболевание можно легко спутать с другой болезнью, имеющей схожую симптоматику.
Для выявления верхнечелюстного синусита лучше обратиться к отоларингологу. Перед окончательной постановкой диагноза в историю болезни заносятся показани следующих исследований:
- Визуальный осмотр. Необходим для сбора беспокоящих симптомов и составления предварительной клинической картины.
- Рентген. Делается для изучения содержимого гайморовых пазух.
- Компьютерная томография. Редкая, потому что довольно дорогостоящая процедура для исследования носовой полости.
- Прокол. Этот метод диагностики выполняется в том случае, когда нет возможности сделать рентгеновский снимок. Из гайморовых пазух берется пункция для установления их содержимого.
При госпитализации больного не требуется, можно продолжить лечение в домашних условиях. Только в случае очищения пазух проколом больного могут оставить под врачебным присмотром на 2-3 дня. В остальном же терапия проводится больным дома. Там он принимает назначенные ему препараты и проводит необходимые для носа манипуляции. Если предполагает посещение физиотерапевтических процедур, то они выполняются медицинскими работниками в поликлинике.
Выполняемый при гайморите прокол относится к хирургическим манипуляциям. Обойтись без оперативно вмешательства стало возможным благодаря применению ЯМИК-катетера.
Его использование является безболезненным, а сама процедура не предполагает нарушения целостности полости носа, как это происходит при проколе.
Как лечить гайморит, смотрите в нашем видео:
Возможные осложнения
Если пустить развитие заболевания на самотек, то очень высок риск развития опасных и неприятных осложнений. Повышенная температура тела может вызывать у больного потерю сознания. Кроме того, страдают:
- Органы зрения
- Органы слуха
- Опорно-двигательный аппарат
Недолеченный гайморит в острой форме может стать причиной развития . Накопившаяся гнойная масса при создании определенных условий (влажность и высокая температура) вызывает воспалительный процесс в коре головного мозга. Воспаление способно поражать и костную ткань в теле.
Осложнения гайморита

Прогноз
При своевременном лечении острый гайморит вылечивается полностью без последствий и осложнений в течение месяца. При этом важно соблюдать все врачебные рекомендации и принимать назначаемые препараты.
Как лечить гайморит без прокола:
Ключевой основной для статистики и классификации проблем со здоровьем является Международная классификация болезней. Для пациента с воспалением пазух, знание кода его заболевания по мкб-10 не играет важной роли. Доктору эта классификация помогает свести воедино и систематизировать данные о болезнях на мировом уровне.
На сегодняшний день действующей классификацией считается Международная классификация болезней 10 пересмотра. В России учреждения здравоохранения перешли на эту систему еще в 1999 году.
Какая роль в классификации отведена придаточным пазухам?
В международной классификации острая и хроническая формы гайморита относятся к X классу (болезни органов дыхания), рубрике J00-J99.
Входит в блок J00-J06, куда включены и другие заболевания дыхательной системы. Острый гайморит МКБ-10 обозначен кодом J01.0.
Острый верхнечелюстной синусит (острый гайморит) – это инфекционно-воспалительное заболевание слизистой гайморовой (верхнечелюстной) пазухи. Гайморит бывает односторонний и двусторонний.

Причиной развития являются бактерии, вирусы, грибки и простейшие. Способствуют развитию гайморита аномалии строения носа, снижение местного и общего иммунитета, переохлаждение, длительные насморки и хронические источники инфекции в организме.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2017
Острый синусит (J01), Хронический синусит (J32)
Оториноларингология, Оториноларингология детская, Педиатрия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «10» ноября 2017 года
Протокол № 32
Синусит
- это воспаление слизистой оболочки, подслизистого слоя, а иногда надкостницы и костных стенок околоносовых пазух.
NB
!
Это одно из наиболее частых заболеваний, с которыми имеют дело врачи общей практики и оториноларингологи. По длительности течения выделяют острый синусит - при давности заболевания до 8 недель и хронический - при более длительном течении патологического процесса или при четырех и более рецидивах острого синусита в год.
В воспалительный процесс может быть вовлечена любая из околоносовых пазух, однако чаще всего у взрослых и детей старше 7 лет поражается верхнечелюстная, затем решетчатая, лобная пазухи, несколько реже - клиновидная. Процесс может развиться одновременно в двух и более пазухах одной либо обеих сторон: гаймороэтмоидит, гемисинусит, пансинусит или полисинусит.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ - 10 | |
| Код | Название |
| J01 | Острый синусит |
| J01.0 | Острый верхнечелюстной синусит |
| J01.1 | Острый фронтальный синусит |
| J01.2 | Острый этмоидальный синусит |
| J01.3 | Острый сфеноидальный синусит Острый гемисинусит |
| J01.4 | Острый пансинусит |
| J01.8 | Другой острый синусит |
| J01.9 | Острый синусит неуточненный |
| J32 | Хронический синусит |
| J32.0 | Хронический верхнечелюстной синусит |
| J32.1 | Хронический фронтальный синусит |
| J32.2 | Хронический этмоидальный синусит |
| J32.3 | Хронический сфеноидальный синусит |
| J32.4 | Хронический пансинусит |
| J32.8 | Другие хронические пансинуситы |
| J32.8 | Другие хронические синуситы |
| J32.9 | Хронический синусит неуточненный |
Дата разработки/пересмотра протокола: 2013 год (пересмотрен в 2017 г.)
Сокращения, используемые в протоколе:
Пользователи протокола: врачи общей практики, терапевты, педиатры, оториноларингологи, детские оториноларингологи.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
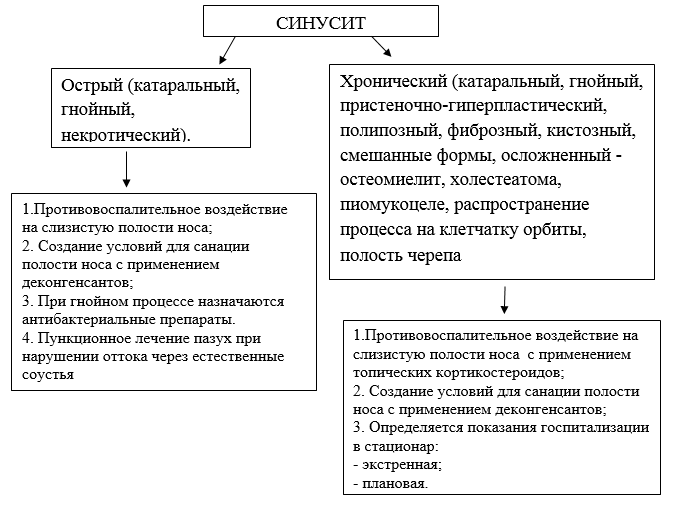
Классификация
По течению и форме поражения:
· Острый (катаральный, гнойный, некротический).
· Хронический (катаральный, гнойный, пристеночно-гиперпластический, полипозный, фиброзный, кистозный, смешанные формы, осложненный - остеомиелит, холестеатома, пиомукоцеле, распространение процесса на клетчатку орбиты, полость черепа).
· Вазомоторный (аллергический, неаллергический).
По этиологии:
· риногенный;
· одонтогенный;
· травматический.
По характеру возбудителя:
· вирусный;
· бактериальный аэробный;
· бактериальный анаэробный;
· грибковый;
· смешанный.
По распространенности процесса:
· этмоидит (передний, задний, тотальный);
· гайморит;
· фронтит;
· сфеноидит;
· этмоидогайморит;
· гемисинуит (справа, слева);
· пансинусит.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
· нарушение носового дыхания;
· локализованная боль в зависимости от поражения пазух:
- в подглазничной (гайморит);
- надбровной (фронтит);
- затылочной (сфеноидит);
- в области переносицы (этмоидит);
· гнойные выделения из полости носа;
· заложенность носа;
· припухлость мягких тканей в области щеки, у корня носа;
· недомогание.
Из анамнеза: выясняем сроки и кратность заболевания.
Физикальное обследование:
· Риноскопия: гиперемия, отечность слизистой, гнойное отделяемое из под средней носовой раковины, гнойное отделяемое в задних отделах носа, отделяемое со зловонным запахом.
Пальпация проекции придаточных пазух носа:
- Лобных;
- Решетчатых;
- Верхнечелюстных пазух.
NB
!
При надавливании большими пальцами обеих рук на точки первой и второй ветвей тройничного нерва проверяется их болезненность, которой в норме быть не должно. Пальпируют передние стенки в области собачьей ямки мягко надавливая. Признаки вовлечения в патологический процесс решетчатого лабиринта и лобных пазух может служить болезненность при пальпации в области внутренней поверхности медиальных и верхних отделов орбит.
Перкуссия в проекции придаточных пазух носа: cогнутым под прямым углом средним пальцем проводится перкуссия передних стенок придаточных пазух носа.
Лабораторные исследования:
· общий анализ крови: лейкоцитоз, повышение СОЭ;
· исследование микрофлоры: выявление возбудителя;
· цитологическое исследование: нейтрофиллез, клетки слущенного эпителия, слизь.
Инструментальные исследования:
· Эндоскопия носа и околоносовых пазух: с применением гибкого эндоскопа, жесткого эндоскопа 0, 30 и 45 град. диаметром 4 мм, с применением жесткого эндоскопа 0, 30 и 45 град. диаметром 2,8 мм у детей. Для выявления особенностей анатомического строения
· Рентгенологическое исследование придаточных пазух носа (носоподборолочная, носолобная, боковая проекции): снижение пневматизации околоносовых пазух, иногда можно определить горизонтальный уровень жидкости в пазухе (если съемка производилась в положении сидя).
· Контрастная рентгенография: производится для уточнения формы хронического процесса в пазухах.
· Флюорография ППН: изменение слизистой, наличие экссудата.
· Пункция гайморовой пазухи: наличие гнойного содержимого.
Показания для консультации специалистов:
· консультация окулиста - при подозрении на наличие внутриглазничных осложнений;
· консультация невропатолога, нейрохирурга - при внутричерепных осложнениях;
· консультация стоматолога, челюстно-лицевого хирурга - при наличии поражения зубов (синусит одонтогенного происхождения).
Диагностический алгоритм:

Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования |
Критерии исключения диагноза
|
|
Полипы полости носа |
Клинические методы исследования(анамнез, осмотр врача-оториноларинголога - наличие полипозной ткани в полости носа. |
Риноскопия. Рентгенография, КТ ППН |
Процесс проходит в пределах все полости носа с вовлечением ППН, наличие полипозной ткани. |
| Юношеская ангиофиброма носоглотки |
Клинические методы исследования(анамнез, осмотр врача-оториноларинголога - Снижение носового дыхания, периодические кровотечения из носа. |
Риноскопия. Рентгенография распространения процесса в носоглотке и ППН и наличия костной деструкции |
Процесс проходит в пределах носоглотки. С вовлечением ППН. Имеется образование при дотрагивании кровоточит. |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Ацетилцистеин (Acetylcysteine) |
| Беклометазон (Beclomethasone) |
| Будесонид (Budesonide) |
| Водорода пероксид (Hydrogen peroxide) |
| Дексаметазон (Dexamethasone) |
| Джозамицин (Josamycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Клемастин (Clemastine) |
| Лоратадин (Loratadine) |
| Метамизол натрия (Metamizole) |
| Мометазон (Mometasone) |
| Парацетамол (Paracetamol) |
| Повидон - йод (Povidone - iodine) |
| Преднизолон (Prednisolone) |
| Теофиллин (Theophylline) |
| Флутиказон (Fluticasone) |
| Хлоргексидин (Chlorhexidine) |
| Цефазолин (Cefazolin) |
| Цефиксим (Cefixime) |
| Цефуроксим (Cefuroxime) |
| Этанол (Ethanol) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ ЭТАПЕ: при легком течении заболевания и при синусите средней тяжести лечение пациента проводится на амбулаторном уровне под наблюдением оториноларинголога. Основу лечебных мероприятий составляет системная или местная антибактериальная терапия.
Схема лечения синусита на амбулаторном этапе:
Немедикаментозное лечение:
· Режим - общий;
· Диета №15.
Медикаментозное лечение: при синуситах бактериальной природы применяют антибактериальные препараты, для освобождения пазухи от гноя проводят ее вскрытие. При вирусных синуситах антибиотикотерапия не показана, поскольку антибиотики в данном случае неэффективны и могут усугубить нарушение иммунного статуса, нарушить нормальный состав микрофлоры вверхних дыхательных путях и стать причиной хронизации процесса. А так же пациентам с острыми синуситами назначают антигистаминные средства и рассасывающие препараты, чтобы предупредить образование спаек в воспаленных пазухах. Пациентам с синуситами аллергической этиологии показана противоаллергическая терапия.
|
Лекарственная группа
|
Способ применения
|
Уровень доказательности
|
|
|
Антибактериальные препараты
|
Ампициллин или |
250 или 500мг х 4 раза в сутки. Детям до 20 кг суточная доза 50-100 мг/кг массы на 4 прием |
А |
|
или |
А | ||
| азитромицин | инфекциях ЛОР-органов, | А | |
| беклометазона дипропионат или | В | ||
|
будезонид или |
В | ||
|
мометазона фуроат или |
В | ||
| флутикозона фуроат | В | ||
|
Нестероидные противовоспалительные препараты
|
ацетаминофен или |
10-15 мг/кг разовая доза внутрь Максимальная суточная доза Ацетаминофена в таблетках для младенцев до полугода составляет 350 мг, до года - 500 мг, до трех лет - 750 мг, до 6 лет - 1 грамм, до 9 лет - 1,5 грамма, до 12 лет - 2 грамма. Кратность приема - 4 раза/сутки с интервалом между приемами 4 часа и более. Максимальная длительность лечения- 3 дня (в качестве жаропонижающего препарата) и 5 дней (при приеме в качестве анальгетика). | В |
|
ибупрофен или |
200-800 мг, частота приема - 3-4 раза/сут; для детей - 20-40 мг/кг/сут в несколько приемов. | В | |
| кетопрофен |
100мг однократно. 300 мг суточная доза. Противопоказан: детский возраст до 18 лет - для инъекций, до 6 лет - для геля, до 15 лет - для таблеток. |
В | |
| Противогистаминные средства |
клемастин или |
В | |
| лоратадин |
10 мг/сут Дети с массой тела ниже 30 кг таблетку делят на 2 дня или 5 мг сутки |
В | |
| Муколитические препараты |
теофиллин или |
Дети с массой до 30 кг 10-20мг/кг прием два раза вдень. У взрослых от 200 до 400 мг в сутки. Лечение подбирается идивидуально. | В |
| Ацетилцистеин |
Дети с 2 лет 200мг делится на три приема. Взрослые по 200 мг 2 или 3 раза в день. |
В |
(имеющих 100% вероятность применения):
|
Лекарственная группа
|
Международное непатентованное наименование ЛС |
Способ применения
|
Уровень доказательности
|
|
Ненаркотические анальгетики |
Метамизол натрия** | детям вводят по 0,1 - 0,5 мл. Внутрь, после еды, или ректально 2 - 3 раза в день по 250 - 500 мг, максимальная разовая доза равна 1 г, суточная — 3 г. Для детей 2 - 3 раза в день обычная доза 2 - 3 лет — 50 - 100 мг, 4 - 5 лет — 100 - 200 мг, 6 - 7 лет — 200 мг, 8 - 14 лет — 250 - 300 мг. | В |
|
Антисептические препараты |
Перекись водорода | 3% раствор по 100 мл | С |
| Повидон йодированный | По 20-50 мл | С | |
| Спирт этиловый | 70% и 96% | С | |
| Хлоргесидин | Раствор для местного и наружного применения | С |
Хирургическое лечение:
Преимуществами пункционного лечения
на амбулаторном этапе является возможность быстрой и целенаправленной эвакуации гнойного отделяемого из полости околоносовой пазухи. Это соответствует основополагающим принципам гнойной хирургии. Детям пункционное лечение проводится по строгим показаниям с учетом развития пазух и анатомического строения.
Противопоказанием
для пункционного лечения на амбулаторном этапе является:
· Признаки внутричерепных гнойных осложнений;
· Выраженное психомоторное возбуждение.
· купирование гнойно-воспалительного процесса в полости носа и ППН;
· отсутствие отделяемого из носа;
· восстановление дыхательной функции;
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ : при тяжелом течении синусита, а в ряде случаев и при заболевании средней тяжести, показана госпитализация пациента в отоларингологическое отделение. Тактика лечения включает в себя комплекс общих и местных медикаментозных и физиотерапевтических назначений.
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):

Немедикаментозное лечение:
· Режим - общий;
· Диета №15.
Медикаментозное лечение: главная задача проводимой медикаментозной терапии - эрадикация возбудителя и восстановление биоценоза околоносовых пазух. При выборе антибиотика для терапии синусита учитывается тяжесть состояния пациента.
Перечень основных лекарственных средств
(имеющих 100% вероятность применения):
|
Лекарственная группа
|
Международное непатентованное наименование ЛС |
Способ применения
|
Уровень доказательности
|
| Антибактериальные препараты |
Ампициллин или |
250 или 500мг х 4 раза в сутки. Детям до 20 кг суточная доза 50-100 мг/кг массы на 4 прием | А |
|
Амоксициллин + клавулановая кислота или |
легкие и среднетяжелые течения инфекции по 1 таб 250 мг+125 мг каждые 8 часов или 1 таб 500 мг+125 мг каждые 12 часов, при тяжелом течение инфекции-1 таб 500 мг+125 мг каждые 8 часов или 1 таб 875 мг+125 мг каждые 12 часов. Детям 50 мг/кг массы тела. 500 мг разовая доза. Частота введения 2 раза в день в/в 100-200 мг/кг |
А | |
|
Азитромицин или |
по 0,5 г ежедневно (курсовая доза 1,5 г) Детям старше 12 лет и с массой тела более 45 кг. При инфекциях ЛОР-органов, - 500 мг/сут за 1 прием в течение 3 дней (курсовая доза - 1.5 г). | А | |
|
Цефуроксим или |
Взрослым назначают по 750 мг 3 раза в сутки. Детям назначают по 30-100 мг/кг в сутки в 3-4 приема Новорожденным и детям до 3 месяцев назначают 30 мг/кг в сутки в 2 - 3 приема. |
А | |
|
Цефазолин или |
Средняя суточная доза для взрослых - 0.25-1 г; кратность введения - 2-4 раза в сутки. Максимальная суточная доза - 6 г. Детям 1 месяца и старше - 25-50 мг/кг в сутки; при тяжелом течении инфекции доза может быть увеличена до 100 мг/кг в сутки. Кратность введения - 2-4 раза в сутки. | А | |
|
Цефиксим или |
Взрослые и дети старше 12 лет и с массой тела больше 50 кг суточная доза равна по 400 мг (по 200 мг 2 раза в сутки или 400 мг 1 раз в сутки). Дети в возрасте 0,5 - 12 лет: по 4 мг/кг каждые 12 часов или по 8 мг/кг/сут |
А | |
| Джозамицин | При приеме внутрь взрослым и детям старше 14 лет - 1-2 г в сутки в 2-3 приема. Детям в возрасте до 14 лет - 30-50 мг/кг в сутки в 3 приема. | А | |
|
Гормональные препараты
|
Преднизолон |
Доза Преднизолона и продолжительность лечения устанавливается врачом индивидуально в зависимости от показаний и тяжести заболевания. Преднизолон вводят внутривенно (капельно или струйно) в капельницах или внутримышечно. В/в препарат обычно вводят сначала струйно, затем капельно |
В |
|
Дексаметазон |
Режим дозирования является индивидуальным и зависит от показаний, состояния больного и его реакции на терапию. Препарат вводят внутривенно медленно струйно или капельно (при острых и неотложных состояниях); внутримышечно | В | |
| Кортикостероидные препараты для местного применения |
беклометазона дипропионат или |
Средняя суточная доза для взрослых составляет 400 мкг в 2-4 приема. При необходимости доза может быть увеличена до 600-800-1000 мкг/сут. Для детей разовая доза — 50-100 мкг, кратность применения — 2-4 р/сут. | В |
|
Будезонид или |
Взрослым от двух до 4 ингаляций. Детям старше 6 лет 1- 2 ингаляции (50-200мкг в сутки) | В | |
|
мометазона фуроат или |
Взрослым и детям старше 12 лет по 2 ингаляции 1 раз за сутки. суточная доза препарата - 200 мкг. Детям 2-11 лет по одной ингаляции. Общая разовая дозировка препарата составляет 100 мкг |
В | |
| флутикозона фуроат |
Дети 6-11 лет одна доза в сутки (55мкг). Дети старше 12 лет и взрослые две дозы в сутки (100 мкг) |
В | |
| Противогистаминные средства |
Клемастин или |
Внутрь, до еды, по 1 мг 2 раза в сутки, при необходимости дозу увеличивают до 3-6 мг/сут. Детям в возрасте от 6 до 12 лет назначают по 0.5 мг утром и вечером (2 раза в день), в возрасте от 1 года до 6 лет - сироп 0.67 мг (1 ч.ложка). | В |
| лоратадин |
10 мг/сут Дети с массой тела свыше 30 кг по 1 таблетке (10 мг) в сутки или сиропа из расчета 10 мг действующего вещества. Дети с массой тела ниже 30 кг таблетку делят на 2 дня или 5 мг сутки |
Перечень дополнительных лекарственных средств (имеющих менее 100% вероятность применения): см. Амбулаторный пункт.
Дальнейшее ведение:
При ОСО:
· наблюдение у отоларинголога в поликлинике по месту жительства в течение 6 мес, контрольная аудиометрия.
При ХСО:
· Диспансерное наблюдение у отоларинголога с осмотром 2 раза в год, консультация невропатолога 1 раз в год, и сурдолога 2 раза в год.
Индикаторы эффективности лечения:
· купирование гнойно-воспалительного процесса в полости среднего уха;
· отсутствие боли в ухе;
· восстановление слуховой функции;
· нормализация лабораторных показателей;
· отсутствие осложненных форм заболевания.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· госпитализация в оториноларингологическое отделение для санации и реконструкции полости носа и ППН.
Показания для экстренной госпитализации:
· наличие гнойно-воспалительного процесса в полости носа и ППН не купированных при амбулаторном лечении;
· наличие признаков внутричерепных риногенных осложнений;
· выраженные симптомы интоксикации с тенденцией ухудшения общего состояния больного.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Itzhak Brook, Kaparaboyana Ashok Kumar, Maggie Kramper, Richard R. Orlandi Clinical Practice Guideline: Adult. Society of Otorhinolaryngology, oct.2014 2) Безруков В.М., Брусова Л.А. Руководство по хирургической стоматологии и челюстно-лицевой хирургии. М., 2005. -366с. 3) Богомильский М.Р., Чистякова В.Р. Детская оториноларингология. Учебник для вузов. М.: Гэотар-Мед. -2002.С. 259-268. 4) Крюков А.И., Ивойлов А.Ю., Туровский А.Б., Хамзалиева Р.Б., Товмасян А.С. Консервативня терапия и хирургическое лечение хронического тонзиллита у детей. Вестник оториноларингологии, №4, 2013г. С.15-21. 5) Овчинников Ю.М., Гамов В.П. Болезни носа, глотки, гортани и уха. - М., 2005, -328с. 6) Пальчун В.Т. Классификация и лечебная тактика при хроническом тонзиллите. Вестник оториноларингологии, №3, 2013г. С.8-11. 7) Солдатов И.Б. Руководство по оториноларингологии. – М.: Медицина/608с. 8) Beahm E.K., Walton R.L. Auricular reconstruction for microtia: Part I. Anatomy, embryology and clinical evolution// Plast. Reconstr. Surg.-2002.-Vol.109, №7.-P.2473-2484. 9) Likith V. Reddy, Zide F. M. Reconstruction of skin cancer defects of the auricle // J. Oral Maxillofac. Surg. 2004. - Vol.62, N12. - P.1457-1471. 10) NachlasN. Отопластика // Пластическая и реконструктивная, хирургия лица Под ред. А. Д. Пейпла. М.: БИНОМ Лаборатория знаний, 2007. -Р.340-352. 11) Bonding P., Ectopic adenoid tissue in the choanae// J. Laryngol. Otol.-2001/Vol.115, №3. Р.198-201.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков клинического протокола:
1) Аженов Талапбек Муратович - доктор медицинских наук, заведующий хирургическим отделением №1 РГП на ПХВ «Больница медицинского центра Управление делами Президента Республики Казахстан».
2) Байменов Аманжол Жумагалеевич - кандидат медицинских наук, доцент кафедры оториноларингологии АО «Медицинский университет Астана».
3) Бекпанов Алмат Жаксылыкович - кандидат медицинских наук, детский оториноларинголог Филиала КФ «UMC» Национальный научный центр материнства и детства.
4) Смагулова Газиза Ажмагиевна - кандидат медицинских наук, заведующая кафедрой пропедевтики внутренних болезней и клинической фармакологии РГП на ПХВ «Западно-Казахстанский государственный медицинский университет имени М.О. Оспанова».
Указание на отсутствие конфликта интересов: нет.
Рецензент:
Исмагулова Эльнара Киреевна - доктор медицинских наук, профессор, заведующая курсом оториноларингологии кафедры хирургических болезней №1 РГП на ПХВ «Западно-Казахстанский государственный медицинский университет имени М.О. Оспанова».
Указание условий пересмотра протокола:
пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Практически каждый человек знает про гайморит. МКБ-10 классифицировало его, как и все остальные заболевания. Практически каждая отрасль знаний систематизировано и медицина не является исключением.
Гайморит в системе МКБ-10
Базовым нормативным документом в этой области является международная статистическая классификация болезней и проблем, которые связаны со здоровьем человека (МКБ). В состав этого издания входит 3 тома — это алфавитный указатель, инструкция и непосредственно сама классификация.
Этот сборник был составлен Всемирной организацией здравоохранения. Каждые 10 лет она производит пересмотр документа и вносит различные дополнения. Благодаря МКБ можно сопоставить данные по заболеваниям между различными странами. На данный момент действительным является документ после 10 пересмотра – МКБ-10.
Этот документ составлен для того, чтобы создать оптимальные условия для проведения обработки статистических данных и их анализа. Так можно проанализировать различные заболевания и уровень смертности, а также сравнить такие показатели между странами.
Благодаря классификации по МКБ-10 любой диагноз трансформируется в код, набор букв и цифр, что значительно облегчает процесс анализа и хранения информации.
Структура классификации
Структура достаточно проста. После введения десятой версии документа появилось новая особенность. Теперь кроме 4 цифр в коде будет присутствовать еще и буква. Благодаря такой хитрости размерные структуры увеличены в 2 раза, так как появилось примерно 300 новых категорий трехзначного вида.
Кстати все буквы взяты из латинского алфавита, а запасной осталась только U. Другим словами, коды U00-U49 применяются только в качестве временных. Они используются для обозначения заболеваний, которые на данный момент не имеют точно изученного происхождения. А вот коды U50-U99 используются только для различных исследований.
Кроме того номера кодов расширены от А00.0 до Z99.9, а все заболевания разделены на 21 класс. Кстати еще появились заболевания, которые появляются после медицинского вмешательства.
- хронического гайморита по МКБ-10 имеет код J32.0;
- фронтит имеет нумерацию J32.1;
- этмоидит – J32.2;
- сфеноидит – J32.3;
- пансинусит — J32.4.
Остальные разновидности синусита, в том числе и хроническая форма, должны быть отмечены под номером J32.8. Если он является неуточненным, то необходимо поставить код J32.9.
Разновидности гайморита в зависимости от места расположения воспаления
Гайморит является очень распространенным заболеванием. Причем ученые не установили зависимости от региона. Практически в каждой стране микрофлоры из микроорганизмов очень близки.

Самой распространенной причиной, которая вызывает это заболевание, является именно эпидемия гриппа, которая повторяется циклично. Отсюда и повышает риск появления хронического заболевания. А иммунитет человека постоянно ослабевает.
Однако в последние годы становится заметна еще одна взаимосвязь – между развитием болезни и неблагоприятными факторами окружающей среды. К примеру, влияет загазованность, токсические выбросы в атмосферу, запыленность.
Синусит часто путают с гайморитом, на самом деле это не одно и тоже заболевание. Синусит считается термином, который объединяет все заболевания, связанные с воспалительными процессами в пазухах около носа.
Выделяют 4 главные формы синусита:
- Гайморит – воспалительные процессы протекают в одной или двух верхнечелюстных пазухах.
- Фронтит – поражены только лобные пазухи.
- Этмоидит – воспаляется лабиринт.
- Сфеноидит – поражены пазухи клиновидного типа.
Отдельно еще выделяют риносинусит. Это заболевание, при котором одновременно воспаляются и слизистые оболочки носовых каналов, и придаточные пазухи. К примеру, при таком заболевании часто совмещен гайморит с простым насморком.

Гайморова пазуха является парной носовой пазухой. Если рассматривать проекцию на лицо, то получается, что они находятся прямо под глазами – с левой и правой стороны от переносицы. Гайморит может развиться на одной или на обеих пазухах. В зависимости от стороны поражения выделяют левосторонний, правосторонний или двусторонний.
Определить разновидность можно даже визуально, так как слизь будет выделяться только с одной ноздри. Сильная боль тоже ощущается с одной стороны лица. Воспалительные процессы всегда сопровождаются появлением отечности, так что под глазами будут мешки. По их появлению и можно определить разновидность болезни. Если отек появился только с одной стороны, то и воспаление тоже располагается в одной пазухе.
В этом случае применяются стандартные лечебные процедуры. Если это не помогло при острой форме, то придется делать прокол пазух.
Формы в зависимости от течения болезни
В зависимости от течения болезни существую следующие формы:
- острая;
- хроническая;
- экссудативная;
- продуктивная.
Есть отличия в симптомах, последствиях и длительности протекания болезни.
Острый гайморит
Является результатом появления осложнения. Обычно эта форма продолжается порядка месяца. При этом у больного появляется головная боль, повышается температура тела, возникает озноб. Он ощущает легкое недомогание.

Если часто наклонять голову вперед, то болезненные ощущения начнут становиться более интенсивными. Это связано с тем, что повышается давление со стороны лицевой поверхности пазуха. Иногда появляется светобоязнь и интенсивное выделение слез.
При этой форме через нос дышать очень трудно или совсем не получается из-за того, что сильно заложено. Пациент начинает беспокоиться из-за обильного выделения слизи и сгустков гноя в ней. Пропадет обоняние, веки отекают, а щеки припухают.
Лечение острой формы осуществляется консервативным методом. Применяются обязательно противовоспалительные препараты, промывание. Нельзя прогревать нос.
Хронический гайморит
Является продолжительным, обычно длится около 2 месяцев, а иногда и больше. При этом пациент все время мучается от недомогания, быстро устает, ощущает слабость. Головная боль становится сильнее вечером, как и заложенность.
Так как воспалительные процессы долго время не прекращаются, то они могут вызвать серьезные побочные эффекты. Например, отекает мозговая оболочка или клетчатка глазницы, развивается менингит, абсцесс мозга, венозный тромбоз.
Хронический гайморит лечат обычно физиотерапевтическими процедурами. Хорошо помогает , можно воспользоваться прогреванием сухого типа. Хронический форма гайморита лечится намного дольше, чем острая.

Необходимо помнить, что слизистые оболочки изменяются от болезней. Гайморит может сопровождаться активным выделением гноя и слизи или сама оболочка начнет активно изменяться. В зависимости от этого и выделяют экссудативную или продуктивную формы.
Экссудативный гайморит
Обильно выходит слизь и гной, из-за чего трудно дышать. В зависимости от самих выделений гайморит будет гнойным или катаральным. При катаральной форме выделения жидкие, но тягучие. Слизистые слои отекают, увеличивается интенсивность выделения. Это состояние является опасным из-за того, что если его не лечить, то застой слизи приводит к образованию гнойной формы.
Для лечения такой формы понадобятся медикаменты, которые имеют сосудосуживающие свойства. Это поможет уменьшить отечность. Также регулярно нужно делать промывание.
Продуктивная форма гайморита
При продуктивной форме не только развиваются воспалительные процессы, но и начинает меняться слизистая. В этом случае перерождение вызывает гайморит полипозного и гиперпластического типа.
При полипозной форме на слизистых можно обнаружить наросты – это полипы. Они могут полностью закрыть каналы, так что слизь не будет отходить. Возникают проблемы с дыханием и обонянием. В тяжелой форме человеку будет больно глотать.
При гиперпластической форме слизистые оболочки начинают утолщаться. Именно из-за этих процессов просвет каналов начинает становиться все тоньше. Иногда лечение осложняется тем, что перегородка носа искривлена. В таком случае понадобится хирургическая операция.
Воспалительные процессы в полостях около носа могут быть вызваны различными причинами. Это могут быть вирусные, бактериальные, грибковые инфекции, прием лекарственных препаратов, влияние токсических веществ, травмы.
Гайморит в классификации МКБ-10 значится, как разновидность синусита, хотя и является одним из самых известных заболеваний. Кстати, при неправильной диагностике действительно можно перепутать этот недуг с другими формами синусита, которые очень разнообразны.

