Сколько лежат в больнице с бронхитом. Как лечить бронхит: методика лечения
Бронхит можно лечить как амбулаторно, так и в стационаре, все зависит от степени тяжести заболевания, наличия осложнений, явлений обструкции. Также необходимо принимать во внимание возраст пациента: детей и людей преклонного возраста чаще лечат в больнице, поскольку у них иммунная система ослаблена, риск осложнений выше. В стационаре создаются максимально комфортные условия для пациента и обеспечен постоянный контроль его состояния. Здесь есть оборудование для проведения различных терапевтических процедур, медперсонал, выполняющий достаточно сложные манипуляции. Решение о госпитализации и о выписке пациента из стационара должен принимать врач.
Показания к госпитализации
Чаще всего в условиях стационара проводится лечение обструктивной формы бронхита, при отсутствии явлений обструкции в большинстве случаев достаточно амбулаторного лечения. Ситуации, когда требуется лечение в больнице, различаются для взрослых и детей. Для детей первого года жизни госпитализация на стационар рекомендована, если:
- заболевание сопровождается высокой температурой, выраженной интоксикацией, ухудшением аппетита, ребенок вял;
- появились первые симптомы обструктивного или спастического бронхита, дыхательной недостаточности;
- присоединился бронхиолит;
- невозможно обеспечить уход в домашних условиях.
Детей постарше помещают в больницу только при тяжелом течении обструктивного или обычного бронхита – повышенная температура держится более 3 дней, развивается выраженная интоксикация, обезвоживание, прогрессирует дыхательная недостаточность, есть риск осложнения в виде пневмонии, бронхиолита. Также если в анамнезе есть аллергия, атопические заболевания, лучше обеспечить ребенку постоянный присмотр медиков.
У взрослых пациентов основными показаниями к госпитализации являются:
- затяжное течение острого бронхита;
- обострение ХОБЛ, если им отягощен хронический бронхит;
- присоединение пневмонии;
- прогрессирующая сердечная недостаточность;
- острая дыхательная недостаточность;
- нарастание признаков кислородного голодания и интоксикации углекислым газом на фоне хронической дыхательной недостаточности;
- тяжелые расстройства сна, аппетита;
- необходимость проведения сложных диагностических или терапевтических процедур, оперативного вмешательства.
Больные хроническим бронхитом, поставленные на диспансерный учет, делятся на 3 группы:
- С выраженными тяжелыми осложнениями, приводящими к утрате трудоспособности. Поддерживающее лечение стационарно может требоваться даже во время ремиссии.
- С частыми обострениями и умеренной дыхательной недостаточностью. Подлежат госпитализации в период обострений, если необходимы процедуры, которые могут проводиться только в условиях стационара.
- С продолжительной, длящейся более 2 лет, ремиссией. Нуждаются только в профилактическом амбулаторном, а также санаторно-курортном лечении.
Плюсы и минусы стационарного лечения
Большинство людей не хочет лечиться в стационаре, они чувствуют себя неуютно в больничной палате, многие не могут спать в непривычной обстановке, им не нравится еда. Особенно одиноко и дискомфортно в больнице малышам. Детей раннего возраста, у которых еще не сформированы навыки самообслуживания, обычно госпитализируют вместе с мамой или другим близким родственником.
Без серьезных оснований ребенка с бронхитом в больницу не положат, только по необходимости, чтоб предупредить осложнения.
У стационарного лечения есть такие преимущества:
- ежедневный осмотр врача и постоянный присмотр медперсонала, контролируется выполнение предписаний;
- в случае необходимости назначения можно оперативно скорректировать, оказать экстренную помощь при резком ухудшении состояния;
- регулярно берутся анализы для контроля хода лечения, пациент может пройти все необходимые инструментальные исследования;
- регулярно проводится влажная уборка, проветривания, поддерживается температурно-влажностный режим;
- кровати имеют особую конструкцию, можно поднимать изголовье, а больным бронхитом с кашлем и обильной мокротой рекомендуется спать именно в таком положении;
- есть возможность проведения процедур и манипуляций, для которых требуется специальное оборудование или квалифицированный персонал.
Больному, особенно ребенку или пожилому человеку, нужен постоянный уход, а обеспечить его в домашних условиях не всегда есть возможность. Поэтому иногда пациент или его близкие просят о госпитализации в коммерческую клинику, даже если медицинских показаний к ней нет. Врач может принять такое решение, если:
- пациент проживает в неудовлетворительных бытовых условиях;
- проживание в отдаленном районе делает невозможным осуществление регулярного врачебного надзора и оперативного оказания медицинской помощи;
- отсутствует возможность организации ухода за больным в домашних условиях.
При всех плюсах лечения в стационаре следует помнить об угрозе заражения внутрибольничной инфекцией, резистентной к большинству антибиотиков.

Особенности стационарного лечения
При остром необструктивном бронхите госпитализация в большинстве случаев не показана. Если присоединяется бактериальная инфекция, развивается гнойный процесс, отсутствует улучшение состояния больного дольше 3 недель, есть риск присоединения пневмонии, могут порекомендовать лечение в дневном стационаре. В этом случае назначают антибиотики, сначала подбирая их эмпирическим путем, рекомендованы макролиды, амоксициллин. После того, как появятся результаты исследования мокроты на чувствительность микрофлоры к антибиотикам, лечение можно скорректировать.
Основные преимущества лечения в стационаре при тяжелом течении острого бронхита – возможность проведения комплексного обследования для выявления возможных осложнений и исключения других заболеваний. Также возможно введение антибиотиков, сульфаниламидов с помощью внутримышечных инъекций или капельницы, что более эффективно, чем пероральный прием. При обструктивном бронхите и обострениях хронического требуется более сложная, комплексная терапия, которую не всегда удобно проводить при амбулаторном лечении. Вот некоторые методы, доступные в стационаре:
- внутритрахеальное введение антибиотиков, промывание антисептиками;
- лечебная бронхоскопия для очистки бронхов;
- ингаляции небулайзерами, позволяющими доставлять действующие вещества в форме аэрозоля непосредственно в бронхи;
- постуральный дренаж, выполняемый профессионалами;
- оксигенотерапия и ИВЛ при острой дыхательной недостаточности.
Методы лечения хронического бронхита
При лечении обострений хронического бронхита прибегают к наиболее эффективным методам доставки лекарственных веществ в организм. Внутритрахеальное введение лекарств осуществляют с помощью резинового катетера, процедура проводится после предварительной местной анестезии носоглотки и гортани. Пациента следует наклонить в сторону поражения, чтоб раствор попал в нужное место. При гнойной, гнойно-обструктивной форме внутритрахеальные промывания растворами антисептиков объединяют с последующим вливанием муколитиков, антимикробных препаратов. А введение растворенных в физрастворе антибиотиков позволяет не только бороться с возбудителем воспаления, но и способствует активному рефлекторному отхаркиванию гнойной мокроты.

Жесткая лечебная бронхоскопия проводится для очистки дыхательных ходов от бронхиального секрета, их промывания. Процедура выполняется натощак, после обезболивания и расслабления мускулатуры бронхов. Если в отдаленных сегментах бронхов скапливается много вязкой мокроты, санационная бронхоскопия является наиболее эффективным методом ее разжижения и удаления. Прибегают к ней также для обследования бронхов и уточнения диагноза. Эта процедура имеет ряд противопоказаний и не должна проводиться слишком часто, необходим интервал 3-7 дней.
Показаны ингаляции с фитонцидами (свежий сок лука или чеснока разводят изотоническим раствором соли или новокаина 1:3). Их проводят дважды в день на протяжении 10 дней. Использованию любых лекарств в форме аэрозолей должны предшествовать ингаляции с бронхолитиками, расширяющие просвет бронхов и обеспечивающие более глубокое проникновение других препаратов. Также после расширения бронхов повышается эффективность позиционного (постурального) дренажа.
Чтоб выполнить позиционный бронхиальный дренаж, нужно придать пациенту положение, облегчающее отхождение мокроты.
Специалист, работающий в стационаре, хорошо знает, какая позиция является оптимальной при поражении того или иного сегмента бронхов.
Процедура выполняется трижды в день, продолжительность от 10 минут до получаса. Когда спадает острый воспалительный процесс, пациент стационара может заниматься лечебной физкультурой под контролем инструктора, проходить профессиональные сеансы массажа грудной клетки.

Методы лечения обструктивного бронхита
Если бронхит сопровождается явлениями обструкции, обязательными являются ингаляции с бронхолитиками, в больнице их можно проводить с помощью специального прибора – небулайзера. Врач выбирает бронхорасширяющий препарат и назначает дозировку с учетом выраженности симптомов обструкции, имеющихся противопоказаний. При недостаточности бронхиального дренажа ингаляционное введение бронхолитиков бывает малоэффективным. Так назначают их подкожные или внутривенные инъекции, некоторые препараты также могут вводиться ректально. При бронхоспазме, сердечно-дыхательной недостаточности вводят подкожно гепарин, лечение должно продолжаться 3-4 недели, дозировка постепенно снижается.
Периодически для контроля эффективности лечения обструктивного бронхита проводится исследование функции внешнего дыхания. Важной составляющей терапии при этой форме является коррекция дыхательной недостаточности, с этой целью прибегают к таким методам:
- длительная малопоточная оксигенотерапия – дыхание кислородом на протяжении 15-18 часов в сутки, подается 30-40% смеси кислорода с воздухом в количесвте 2-5 литров за минуту;
- тренировка дыхательной мускулатуры с помощью индивидуально подобранного комплекса гимнастики;
- при тяжелой прогрессирующей дыхательной недостаточности, угрозе поражения головного мозга проводится интубация и искусственная вентиляция легких.
Обычно больных с обструктивным бронхитом госпитализируют в отделение общей терапии. Но при тяжелой одышке, которую не удается купировать, спутанности сознания, парадоксальных сокращениях диафрагмы пациента помещают в отделение интенсивной терапии. Именно там проводится ИВЛ и другие мероприятия, показанные при острой сердечно-дыхательной недостаточности. Больного выписывают из стационара, когда восстанавливается его способность к самообслуживанию, в состоянии покоя и при легких нагрузках не возникает одышка.
Бронхит - воспаление слизистой оболочки бронхов без признаков поражения легочной ткани - является одним из наиболее распространенных острых респираторных заболеваний.
Елена Лаптева , заведующая кафедрой пульмонологии и фтизиатрии БелМАПО, доктор мед. наук, доцент;
Ирина Коваленко, доцент кафедры пульмонологии и фтизиатрии БелМАПО, кандидат мед. наук.
Бронхит - воспаление слизистой оболочки бронхов без признаков поражения легочной ткани - является одним из наиболее распространенных острых респираторных заболеваний. Возникает, как правило, на фоне ОРВИ, которая у 20% заболевших выступает самостоятельной причиной болезни. Вместе с тем у 80% пациентов основная роль в этиологии заболевания принадлежит вирусно-бактериальным ассоциациям. Среди вирусных возбудителей наиболее частые грипп, парагрипп, аденовирусы, респираторно-синцитиальный, адено-, корона- и риновирусы. Среди бактериальных возбудителей лидируют Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, условно-патогенная микрофлора и их ассоциации.
Для всех ОРВИ характерны признаки интоксикации (лихорадка, головная боль, слабость, миалгия и др.) с симптомами поражения дыхательных путей. Интоксикация обычно выражена не столь резко, как при гриппе. В клинической картине доминирует катаральный синдром: при аденовирусных заболеваниях - фарингит и конъюнктивит (боль или першение в горле, резь в глазах, слезотечение, кашель, нередко продуктивный), ларингит (осиплость голоса, сухой кашель), при респираторно-синцитиальной инфекции - частый навязчивый кашель в течение длительного времени, обструктивный синдром.
Острый бронхит характеризуется диффузным поражением бронхов разного калибра, что обусловливает определенную клиническую симптоматику. Течение может быть острым (до 3 недель) и затяжным (более 3 недель). В случаях повторных (2–3 и более в течение года) эпизодов речь может идти о рецидивирующем бронхите либо (при наличии признаков вентиляционной недостаточности по обструктивному типу) о рецидивирующем остром обструктивном бронхите.
Определяющее значение в формировании рецидивирующего течения заболевания придается инфекционным факторам. При воздействии вирусов на незрелые тканевые структуры возможно присоединение бактериального воспаления, повреждающего мерцательный эпителий и ухудшающего функцию самоочищения бронхов. Размножение микроорганизмов способствует прогрессированию воспаления как за счет самостоятельного повреждения структуры бронха, так и вследствие активации лизосомальных ферментов клеток. Следствием этого являются мукоцилиарные нарушения, приводящие к развитию панбронхита, перибронхита и способствующие формированию деформирующего бронхита при возникновении участков фиброзирования.
Затяжное и рецидивирующее течение бронхита могут провоцировать внутриклеточные возбудители, такие как хламидии, микоплазмы (также могут стать причиной тяжелых вариантов его течения).
Микоплазменная инфекция проявляется фарингитом, общим недомоганием, слабостью, потливостью и сопровождается длительным (до 4–6 недель) приступообразным кашлем. Для респираторного хламидиоза характерны фарингит, ларингит и бронхит. Пациенты наиболее часто в жалобах отмечают осиплость, першение в горле, субфебрильную температуру тела, постоянный малопродуктивный кашель с отхождением незначительного количества слизистой мокроты.
Факторы риска развития бронхита
Переохлаждение, грипп и другие респираторные вирусные заболевания, курение (в т. ч. пассивное), алкоголизм, застойные явления в легких при сердечной недостаточности, вирусные и аллергические заболевания, иммунодефицитные состояния, эпидемическая ситуация (контакт с больным), осенне-зимний период, наличие трахеостомы, пожилой или детский возраст, рефлюкс-эзофагит, хронический синусит, воздействие физических (холодный и горячий воздух) и химических (вдыхание паров серы, сероводорода, хлора, брома, аммиака) факторов.
Критерии диагностики
Диагноз «острый бронхит» ставится при появлении кашля, продолжающегося не более 3 недель, независимо от наличия мокроты при отсутствии признаков пневмонии и хронических заболеваний легких, которые также могут быть причиной кашля. Диагноз определяется методом исключения иных заболеваний, характеризующихся кашлем, и основывается на клинической картине. Главные клинические проявления: симптомы интоксикации (недомогание, озноб, субфебрилитет, боли в груди, мышцах), кашель - сначала сухой, затем продуктивный со слизистой мокротой, одышка, которая может быть обусловлена обструктивным синдромом либо фоновой патологией легких или сердца. При аускультации выявляются рассеянные сухие или влажные хрипы в легких.
Вирусной этиологии заболевания сопутствуют лихорадка с ознобом, фарингит, конъюнктивит, ринит, головная боль, ломота в суставах и мышцах, кашель. В общем анализе крови могут выявляться лейкоцитоз, увеличение СОЭ. В общем анализе мочи возможна незначительная протеинурия, но чаще патологических изменений нет.
Принципы лечения бронхита
- Бронхосанационная терапия;
- противовоспалительная терапия;
- дезинтоксикационная терапия;
- антибактериальная терапия (по показаниям);
- общеукрепляющая терапия.
Вследствие нерациональной фармакотерапии бронхит может переходить в затяжную форму, что приводит к снижению трудоспособности и качества жизни пациентов, увеличению экономических затрат, связанных с лечением.
Рационально подобранная этиологическая терапия позволит снизить риск развития тяжелых форм течения заболевания и его хронизации.
Лекарственная терапия
Отхаркивающие лексредства раздражающего действия на рецепторы желудка
Средства на основе лекарственных растений: истод, плющ, подорожник, тимьян, солодка, алтей, термопсис, гвайфенезин и др.
Данные препараты оказывают умеренное раздражающее действие на рецепторы слизистой оболочки желудка и рефлекторно усиливают секрецию бронхов и бронхиальных желез. Способствуют продвижению мокроты из нижних в верхние отделы дыхательных путей. Эффект некоторых препаратов (термопсиса, истода и др.) связан со стимулирующим воздействием на рвотный и дыхательный центры.
Отхаркивающие лексредства резорбтивного действия
- Носители сульфгидрильных групп: ацетилцистеин, карбоцистеин.
- Производные вазицина: синтетические аналоги алкалоида Adhatoda vasica: бромгексин, амброксол.
Неопиоидные противокашлевые лексредства центрального действия
- Бутамират - угнетает рецепторы дыхательных путей, действует на ЦНС, не угнетает дыхательный центр (синекод, коделак, стоптуссин).
- Глауцин - алкалоид мачок желтый, семейство маковых. Избирательно угнетает кашлевой центр (глауцин, глаувент).
- Окселадин - подавляет кашлевой центр и не подавляет дыхательный. Не вызывает сонливости (пакселадин, тусупрекс).
- Пентоксиверин - подавляет кашлевой рефлекс, снижает стимуляцию кашлевого центра (cедотуссин).
- Ледин - производное эфирного масла побегов багульника болотного, 8-оксиаромадендран. Противокашлевое действие достигается путем угнетения центрального кашлевого рефлекса (ледин).
- Декстрометорфан - угнетая рецепторы дыхательных путей, не угнетает дыхательный центр, частично действует на ЦНС (туссин плюс).
Комбинированные лексредства муколитического и бронхолитического действия в виде сиропов
В последнее время появились комбинированные препараты, смысл применения которых заключается в комплексном воздействии на симптомы заболевания, ставшего причиной кашля. Существует много комбинаций, в которых противокашлевые, отхаркивающие средства, муколитики встречаются в самых разных сочетаниях, при этом за счет совместного эффекта результаты лечения существенно превосходят аналогичные при монотерапии.
Многообразие средств для лечения кашля обусловлено, с одной стороны, необходимостью решать различные терапевтические задачи в зависимости от характера кашля, стадии инфекционного процесса и сочетания тех или иных патологических факторов, лежащих в его основе, а с другой стороны - недостаточной эффективностью проводимой терапии.
Джосет, кашнол, аскорил - комбинированные с сальбутамолом. Баладекс, комбинированный с теофиллином, кленбутерол.
В патогенетической терапии бронхита появился ингибитор противовоспалительных медиаторов, к числу которых относится фенспирид, обладающий бронхолитической и противовоспалительной активностью. Препарат уменьшает проявления бронхоспазма, снижает выработку ряда биологически активных веществ, участвующих в развитии воспаления и способствующих повышению тонуса бронхов, в т. ч. цитокинов, производных арахидоновой кислоты, свободных радикалов. Фенспирид также подавляет образование гистамина - с этим связано его спазмолитическое и противокашлевое действие.
В симптоматической и патогенетической терапии в остром периоде при обструктивном синдроме целесообразно выбирать ингаляционные бронхолитики и ингаляционные глюкокортикостероиды.
Использование схемы «бронхолитик + муколитик + ингаляционный глюкокортикостероид» по сравнению со схемой «бронхолитик + муколитик» и с применением одного бронхолитика в симптоматической терапии рецидивирующего обструктивного бронхита наиболее оптимально с фармакоэкономической точки зрения. Вероятность наступления положительных клинических эффектов использования данной схемы очень высока.
Небулайзерная терапия
В настоящее время широкое распространение получили небулайзеры, применяемые для ингаляционной терапии в пульмонологии. В основу работы приборов положен принцип распыления жидких лекарственных препаратов в аэрозольный туман с помощью сжатого воздуха или ультразвука. Небулайзеры бывают двух типов: струйные, использующие струю газа (воздуха или кислорода), и ультразвуковые, использующие энергию колебания пьезокристалла. Струйные небулайзеры более популярны.
При заболеваниях легких ингаляционный путь введения препаратов является наиболее логичным, так как лексредство доставляется самым коротким путем, действует быстрее в более низкой дозе и с меньшим риском развития побочных эффектов системного характера по сравнению с препаратами, которые вводятся перорально или парентерально.
Использование небулайзеров позволяет:
- улучшить поступление препарата в легкие без повышения дозы;
- достичь значительной экономии препарата;
- использовать лечение независимо от возраста и тяжести заболевания.
Бронхорасширяющие средства
- Фенотерол (беротек). Препарат способствует расширению бронхов и облегчению прохождения воздушного потока через суженый воспалением дыхательный тракт. Для ингаляции используется 1–2 мл лексредства, эффект сохраняется в течение 3 часов. Применяется симптоматически в зависимости от степени выраженности бронхоспазма. Во время обострения в среднем используется до 4 раз в день. Ингаляция беротека через небулайзер имеет существенные преимущества перед дозированным аэрозольным баллончиком: препарат оказывает действие непосредственно в мельчайших бронхиолах, а не оседает в ротоглотке, не всасывается в кровь и не вызывает массу побочных эффектов (повышение АД, аритмии, тремор). При использовании баллончика необходимо задержать дыхание на несколько секунд после введения препарата, что не всегда возможно во время тяжелого приступа, а также у детей. При использовании небулайзера в этом нет необходимости.
- Сальбутамол. Применяется при появлении бронхоспазма. Выпускается в специальных небулах по 2,5 мл. Для ингаляции используют одну небулу, лечебного эффекта хватает на 4–6 часов. Количество ингаляций зависит от тяжести течения основного заболевания.
- Ипратропиум бромид (атровент). Ингалируют 2–4 мл, эффект сохраняется 5–6 часов. Бронходилатирующие свойства препарата несколько слабее, чем у беротека, но он практически лишен побочных эффектов, чаще назначается пациентам с сердечно-сосудистыми заболеваниями.
- Комбинированное бронхорасширяющее средство беродуал (фенотерол + атровент). Ингалируют 2–4 мл раствора, количество процедур зависит от состояния пациента.
Средства, влияющие на реологию мокроты
- Лазолван. Раствор, предназначенный для ингаляций, выпускается во флаконах по 100 мл. Эффективно разжижает вязкую, трудноотделяемую мокроту, в результате чего она становится жидкой и больной может легко ее откашлять. Ингалируют 3 мл препарата 4 раза в день.
- Флуимуцил (ацетилцистеин). Применяется в качестве отхаркивающего средства по 3 мл несколько раз в день.
- Слабощелочные минеральные воды: «Боржоми», «Нарзан», физиологический раствор в дозе 3 мл 4 раза в день.
Антибактериальные и антисептические средства
Должны применяться только при наличии клиники бактериального поражения бронхов.
- Флуимуцил-антибиотик ИТ. Двухкомпонентный препарат, содержащий антибиотик тиамфеникол и ацетилцистеин, который эффективно разжижает мокроту. Назначается при гнойных бронхитах. Сухой порошок растворяют в 5 мл 0,9% хлорида натрия и делят на 2 приема.
- Диоксидин, мирамистин. Антисептики широкого спектра действия. Применяются при гнойных процессах в дозе 4 мл 2 раза в сутки.
- Фурацилин. Антисептик. Используют готовый 0,02% раствор по 4 мл 2 раза в день.
Ингаляционные кортикостероиды
Дексаметазон, будесонид, пульмикорт. Небулы по 2 мл в различных дозировках. Применяются при бронхообструктивном синдроме. Доза и кратность зависят от тяжести течения заболевания и подбираются врачом.
Лидокаин
В случаях навязчивого сухого кашля как симптоматическое средство можно использовать ингаляции лидокаина через небулайзер. Препарат, обладая местными анестезирующими свойствами, снижает чувствительность кашлевых рецепторов и эффективно подавляет кашлевой рефлекс. Наиболее частые показания к ингаляциям лидокаина - вирусные трахеиты, ларингиты и даже рак легкого. Можно ингалировать 2% раствор, выпускаемый в ампулах, по 2 мл 2 раза в день. При одновременном назначении нескольких препаратов следует соблюдать очередность. Первым идет бронхорасширяющее средство, спустя 10–15 минут - отхаркивающее, после отхождения мокроты - противовоспалительное или дезинфицирующее.
Антибиотикотерапия
Лечение затяжного и рецидивирующего бронхита бактериальной этиологии должно быть направлено на устранение причины заболевания, эрадикацию инфекционного возбудителя. Ведущая роль принадлежит антибиотикотерапии. Адекватная антибиотикотерапия позволяет не только купировать симптомы острого воспаления, но и привести к эрадикации возбудителя, уменьшению частоты рецидивов, увеличению интервала между обострениями, что в конечном итоге улучшает качество жизни пациентов.
Показания к назначению:
- температура выше 38 °С, не снижающаяся дольше 3 дней, повышение температуры на фоне лечения;
- отхождение гнойной мокроты;
- затяжное течение (2–3 недели без улучшения);
- тяжелое состояние: высокая температура, слабость, признаки интоксикации;
- повышение СОЭ до 20 мм/час, палочкоядерый сдвиг, изменения формулы крови.
Общеукрепляющая терапия при рецидивирующем течении бронхита
В последние годы среди иммуномодулирующих препаратов особый интерес в пульмонологии вызывают бактериальные лизаты возбудителей респираторных инфекций. Эти препараты имеют двойное назначение: специфическое (вакцинирующее) и неспецифическое (иммуномодулирующее).
Необходимо отметить, что специфическая активная иммунизация против наиболее распространенных возбудителей респираторных заболеваний выгодно отличается от неспецифической иммуностимуляции целенаправленностью и эффективностью. Связано это также с тем, что, к сожалению, у наиболее высокоэффективного метода профилактики инфекционных заболеваний - вакцинации - сегодня в пульмонологии достаточно ограниченные возможности. Существуют прививки против пневмококка, гемофильной палочки и др., ежегодно появляются новые вакцины против вируса гриппа, стафилококка. Однако против большинства респираторных патогенов вакцин не существует, не говоря уже об отсутствии поливакцин с антигенами основных возбудителей респираторных инфекций. Кроме того, для респираторных патогенов характерна быстрая изменчивость, а специфический иммунитет против них непродолжителен.
Поэтому большое значение приобретают так называемые вакциноподобные препараты, действие которых направлено на создание специфического иммунитета против конкретного возбудителя инфекций дыхательных путей. В связи с этим в последние годы для лечения и профилактики респираторных инфекций широкое применение получили иммунокорректоры бактериального происхождения, прежде всего бактериальные лизаты, вызывающие формирование селективного иммунного ответа против конкретных возбудителей. Препараты можно назначать и с профилактической целью в острый период респираторных инфекций (более эффективно в сочетании с соответствующей этиотропной терапией).
Основными представителями бактериальных лизатов являются бронхо-мунал (капсулы), ИРС-19 (назальный спрей), рибомунил (таблетки). Препараты инициируют специфический иммунный ответ на бактериальные антигены, присутствующие в этих лексредствах. Использование пероральных лизатов обусловливает контакт антигенов наиболее значимых возбудителей респираторных инфекций с макрофагами, находящимися в слизистых ЖКТ, с последующей их презентацией лимфоцитам в лимфоидной ткани. В результате появляются коммитированные клоны В-лимфоцитов, продуцирующие специфические антитела к антигенам возбудителей, содержащихся в бактериальных лизатах, и секреторный IgA для развития эффективной местной иммунной защиты слизистой против основных возбудителей респираторных заболеваний. Поскольку бактериальные иммуномодулирующие препараты предназначены для стимуляции специфической защиты организма от патогенного воздействия тех микроорганизмов, антигенные субстраты которых входят в его состав, то это вакциноподобное действие сопровождается индукцией специфического ответа как местного, так и общего иммунитета. Они способны повышать общую резистентность организма, что позитивно сказывается на профилактическом эффекте при респираторных инфекциях.
Критерии перевода на стационарный этап лечения. Перевод на стационарный этап лечения целесообразно проводить при развитии осложнений: пневмонии, обструктивного синдрома, нарастании интоксикации, лихорадки, появлении признаков дыхательной недостаточности. Таким образом, лечение бронхитов должно быть комплексным, учитывающим этиологию заболевания, его тяжесть и характер течения.
Таблица.Этиотропное назначение антибиотиков
| Микрофлора | Антибиотики |
| Пневмококк | макролиды (кларитромицин). |
| Стрептококк |
Амоксициллин, в т. ч. с клавулановой кислотой; цефалоспорины 1–2-го поколения; макролиды (кларитромицин). |
| Стафилококк | Амоксициллин, в т. ч. с клавулановой кислотой; цефалоспорины 1–2-го поколения; макролиды (кларитромицин); фторхинолоны; ванкомицин (при резистентности к метициллину). |
| Гемофильная палочка | Амоксициллин, в т. ч. с клавулановой кислотой; цефалоспорины 1–2-го поколения; макролиды (кларитромицин). |
| Легионелла |
Макролиды (кларитромицин); фторхинолоны. |
| Микоплазма Хламидия |
Макролиды (кларитромицин). |
Невысокая эффективность защищенных пенициллинов и цефалоспоринов в терапии бронхита при отсутствии сопутствующих заболеваний может указывать на атипичную природу заболевания.
Случай из практики
На практике чаще всего возникают 3 типа ошибочного применения антибактериальных средств: запоздалое (спустя 4 ч от момента постановки диагноза) назначение у пациентов, например, с пневмониями; неадекватная стартовая терапия нетяжелых заболеваний, включающая резервные антибиотики; неоправданное назначение пациентам с вирусной инфекцией (чаще всего). Последнее демонстрирует приведенный ниже клинический случай.
Пациент Г., 1984 г. р., обратился в поликлинику с жалобами на недомогание, повышение температуры тела выше 38 °С, непродуктивный кашель, боль и першение в горле, насморк. При объективном осмотре: кожные покровы и видимые слизистые обычной окраски, потливость повышена, температура 37,8 °С. При аускультации в легких выслушивается жесткое дыхание, единичные сухие свистящие хрипы, тоны сердца ритмичные, чистые, несколько приглушены.
Результаты исследования. Общий анализ крови: лейкоциты - 7,4x10 9 , лимфоциты - 41%, эозинофилы - 4%, СОЭ - 19 мм/ч; анализ мочи без патологических изменений; рентгенография - усиление легочного рисунка, очаговых и инфильтративных теней не выявлено.
Диагноз:
острый бронхит.
Пациенту назначено: амоксициллин по 0,5 г 3 раза в сутки, лазолван 0,03 г 3 раза в день.
Выдан больничный лист.
Спустя 3 дня пациент повторно обратился в поликлинику для продления больничного листа. Сообщил, что температура снизилась до 37,3–37,0 °С, но пожаловался на появившийся приступообразный непродуктивный кашель, периодическое затрудненное дыхание, возникающее в ранние утренние часы. При аускультации легких выслушиваются сухие свистящие хрипы преимущественно в нижних отделах обоих легких. Выдано направление на спирограмму, выявлена умеренная обструкция дистальных бронхов, обратимая при проведении бронхолитического теста с сальбутамолом.
Диагноз
: острый бронхит с явлениями бронхоспазма.
Пациенту отменен амоксициллин, назначены беродуал (по 1 вдоху 3 раза в сутки) на фоне приема лазолвана в прежней дозе, тайлол хот (симптоматически), фенкарол (0,025 г 2 раза в день), полоскание горла. Продлен больничный лист.
Через 4 дня пациент посетил поликлинику с жалобами на небольшое недомогание и редкий непродуктивный кашель. При аускультации легких хрипы не выслушивались, сохранялось жесткое дыхание. При проведении спирометрии выявлена легкая обструкция на уровне дистальных бронхов, обратимая. Рекомендовано продолжить прием беродуала по 1 вдоху 2 раза в сутки. Контрольная спирограмма - через 10 дней. Больничный лист закрыт .
Данный случай демонстрирует типичную, к сожалению, ошибку при назначении стартовой терапии у данной категории пациентов - применение антибактериальных средств при явлениях вирусной инфекции, которая является наиболее частой причиной острых бронхитов. Несмотря на правильно поставленный в данном случае диагноз, такая лечебная тактика усугубила у предрасположенного пациента явления бронхиальной гиперреактивности, которые выявлялись уже при первом обращении за медпомощью в виде сухих свистящих хрипов. Вероятно, повышенная реактивность бронхов была спровоцирована вирусной инфекцией и «поддержана» антибиотиком. Однако во время повторного посещения врач правильно оценил ситуацию и внес соответствующие поправки в схему лечения.
В дальнейшем у данного пациента необходимо проведение обследования с целью исключения бронхиальной астмы.
С наступлением холодов повышается риск инфекций верхних дыхательных путей, которые могут дать осложнения, например, бронхит. Сколько лечится бронхит у детей, вопрос, волнующий многих родителей, так как у малышей это заболевание нередко перерастает в пневмонию и даже бронхиальную астму.
Факторы, влияющие на сроки выздоровления
Частый ночной сухой кашель, который не дает ребенку спать, может свидетельствовать о том, что у него бронхит. Сколько нужно времени, чтобы избавиться от заболевания, зависит от того:
- Как быстро распознали болезнь и начали лечить.
- Какие препараты применяются.
- Что спровоцировало проявление болезни.
- Имеются ли другие заболевания у маленького пациента.
- Правильно ли организованы режим и питание ребенка.
Если иммунитет малыша ослаблен или у него существуют проблемы с функционированием почек, печени, сердечно-сосудистой системы, то лечится бронхит у ребенка значительно дольше и переносится им довольно тяжело. Еще одной причиной, влияющей на сроки выздоровления, является наличие аллергических реакций.

Если заболевший малыш подвержен аллергиям, то может возникнуть обструктивный бронхит. Проявляется он из-за того, что стенки бронхов отекают, становится трудно дышать, ребенок начинает кашлять. Из-за сужения проходов скопившаяся слизь не выводится из бронхов. Однако при правильном лечении обструктивный бронхит у детей начинает проходить уже через 3-5 дней; сухой кашель сменяется влажным, понижается температура. Зачастую болезнь полностью проходит в течение 7-10 дней.
Многие родители считают, что при любой стадии бронхита детей госпитализируют. Однако это не так. При легкой стадии протекания болезни ребенка можно лечить дома, при более тяжелой - больного помещают в стационар под постоянное наблюдение специалистов. Лежать в больнице приходится, в случаях если:
- малышу нет 1 года;
- имеется аллергия на лекарственные препараты;
- организм маленького пациента обезвожен;
- поднимается очень высокая температура.
Следует обратить внимание еще на 1 симптом - одышку. Детей с одышкой необходимо срочно показать врачу. Больных с таким симптомом чаще всего лечат в стационаре. Пребывание в больнице в основном не превышает 3 недель и, в свою очередь, является более эффективным, чем лечение в домашних условиях.
Стадии бронхита играют роль
Сколько лечится заболевание бронхов у детей, зависит также от того, на какой стадии заболевания начали лечение. Таких стадий выделяют 3.
Первая - это легкая форма заболевания, при которой симптомы недуга выражены неярко и полностью исчезают через 7-12 дней. В таком случае ребенок очень быстро восстанавливается.
Вторая стадия - острый бронхит, протекание которого может длится до 2-3 недель в зависимости от возраста больного:
- дети до 1года болеют около 3 недель;
- от 1 года до 5 лет - около 2 недель;
- у детей старше 5 лет болезнь отступает раньше, чем через 2 недели.
Организм малыша на данной стадии страдает значительно сильнее, чем при первой стадии, а восстанавливается дольше. При остром бронхите температура поднимается до 38-39ºС, появляется озноб, пропадает аппетит, наблюдается вялость. Стоит также обратить внимание на то, когда кашель долго не проходит, а продолжается в течение 2-3 недель. В этом случае обязательно нужно обратиться за консультацией к пульманологу-аллергологу.
Если же острую форму лечат в домашних условиях без назначений врача или не выполняют прописанных назначений, то она может перейти в хроническую. Это третья и самая опасная стадия. Ее опасность заключается в том, что возможно инфицирование легких и развитие астмы.
Хроническая форма приводит к тому, что ребенок болеет бронхитом несколько раз в год, при этом кашель может длиться более 6 недель.
У детей до 1 года может возникать такое заболевание, как бронхиолит, при котором воспаляются мелкие бронхи. Лечится оно довольно долго. Чем младше пациент, тем больше потребуется времени для его полного выздоровления.
Способы лечения тоже имеют значение
Самым эффективным способом лечения бронхита является лечение антибиотиками. Объясняется это основными свойствами антибиотиков, позволяющими быстро подавить инфекцию, устранить существующие симптомы. При приеме таких препаратов продолжительность заболевания сводится к минимуму. Однако принимать антибактериальные средства без назначений врача строго запрещено, так как это может привести к негативным последствиям.
В основном прием антибиотиков длится 7 дней (при остром бронхите) и 10-14 дней (при хроническом в стадии обострения). Лечащий врач наблюдает за маленьким пациентом. Если через 3-4 дня не наступает улучшение состояния, значит, препарат не подходит. В таком случае назначается другой антибиотик.
Однако применение лекарств данной группы не обязательно при легкой стадии заболевания. Если родители не занимаются самолечением сына или дочери и вовремя обращаются за медицинской помощью, то можно обойтись и без антибиотиков.
В этом видео говорится о симптомах и профилактике бронхита у детей:
Бронхит легкой формы можно лечить с помощью средств народной медицины. Однако самостоятельное их применение строго запрещено, так как травы имеют различные побочные действия, которые могут негативно сказаться на здоровье малыша. Поэтому непременно потребуется консультация специалиста.
Доктор прежде всего должен установить причину заболевания, проанализировать все симптомы и только тогда назначить определенные сборы, настойки и т.п. Лечение бронхов гомеопатией может длиться от 1 недели до нескольких месяцев. При хронической форме курс использования препаратов может продолжаться около 1 года.
В этом видео говорится о лечении бронхита:
Чем внимательнее родители к своему чаду и чем более грамотен и ответственен лечащий врач, тем скорее вылечивается бронхит.
Астма у детей и взрослых. Какие ингаляторы эффективны?
Грипп и ОРВИ – как лечить?
...к. при затяжном течении отита может ухудшиться слух.
Еще одним серьезным осложнением является бронхит — воспаление бронхов. При бронхите возникает постоянный кашель, в груди появляется чувство заложенности, хрипы, при кашле отделяется гнойная мокрота. К лечению бронхита надо отнестись максимально ответственно, т.к. невылеченный бронхит очень легко переходит в хроническую форму. А хронический бронхит — это и постоянные обострения в осенне-зимний период, и высокая вероятность развития в дальнейшем бронхиальной астмы и ХОБЛ (хронической обструктивной болезни легких).
Это основные осложнения гриппа, и их симптомы необходимо знать каждому. Но, конечно, лучше не доводить до развития осложнений и при первых же симптом...
Обсуждение
Я лечусь сама так. Выздоравливаю быстро.
1.Для начала принять противовирусное как можно быстрее. Хорошо помогают интерфероны. Мне нравится реаферон-липинт, помогает быстро и форма выпуска удобная - он принимается через рот, это не свечи, капли и т.д.
2. Обильное питье, постельный режим.
3. От горла больного и кашля обычно завариваю шалфей.
4. Нос почаще промываю физраствором.
Что поможет справиться с астмой?
Словосочетание "воспаление легких" придумано врачами специально для "не врачей".
Обсуждение
Спасибо за статью огромное! Я вообще была бы рада, если б в роддомах вместо пелёнок книгу Комаровского дарили. Пользы намного больше!!!
Спасибо огромное за статью! Для меня и моего ребенка оказалось очень актуально - у девочки нижнедолевая очаговая пневмония. Поняла возможные причины заболевания девочки, увидела свои ошибки. Дам почитать статью всем членам семьи - пусть поумнеют! :)
27.02.2010 22:12:23, Olga AСвежеприготовленный морковный сок смешать с молоком или медовым сиропом (на 25 грамм воды 1 столовая ложка воды) в соотношении 1:1. Принимать по 1 столовой ложке до 4-6 раз в день. Такой коктейль нужно готовить перед применением. Сухой надсадный кашель при ларингите, трахеите, бронхите можно облегчить, принимая травяные сборы. Однако применение этих народных средств не заменяет, а дополняет основное медикаментозное лечение. Взять в равных частях листья подорожника большого, плодов шиповника коричного, травы первоцвета весеннего, цветки ромашки аптечной. Две столовые ложки заварить двумя стаканами кипятка, 20 минут нагревать на водяной бане и еще полчаса настаивать под крышкой в тепле, процедить. Принимать по трети стакана 3-4 раза день, можно подсластить медо...
Повторяющиеся кашлевые толчки прерываются глубоким свистящим вдохом (репризой), у ребенка может покраснеть лицо, могут выступить слезы на глазах. Приступы кашля часто заканчиваются рвотой. У детей, больных коклюшем, редко бывает высокая температура. Тем не менее грудничков, у которых врач заподозрил это заболевание, в обязательном порядке помещают в стационар. Они должны находиться под постоянным наблюдением врачей, так как коклюш представляет опасность для их жизни.
Внезапный сильный приступ сухого кашля может возникнуть и у здорового ребенка, когда он ест или играет. В этом случае надо убедиться, что в дыхательные пути малыша не попало инородное тело (кусочек пищи, мелкая деталь от игрушки). Иногд...
...Последнее время грудничкам чаще всего выписывают антибиотики в виде суспензии, принимаемой внутрь. Лишь при очень тяжелом течении заболевания препараты вводятся детям внутримышечно. В настоящее время антибиотиков на отечественном рынке так много, что в них порой трудно ориентироваться даже врачам. Что же выбрать для лечения бронхитов и других инфекций, сопровождающихся кашлем, у детей на первом году жизни? Большинство педиатров рекомендуют применять препараты группы макролидов или цефалоспоринов. Длительность приема этих лекарств не должна превышать 5-7 дней. Эффект от назначения антибиотика появляется в течение 36-48 часов от начала его приема. В случае если назначенный препарат окажется неэффективным, его по истечении указанного срока необходимо з...
Обсуждение
Многие мамочки говорят, что кашель лечить не нужно, это защитная реакция организма. Я один раз так дотянула, что потом лечила осложнения антибиотиками ребенку. Так больше не рискую. Лечим теперь простуду ингаляциями и свечи виферон ставлю. Свечи даже при пневмонии назначают как вспомогательное средство. Они безобидные и помогают очень быстро.
Есть девочка 6 лет. Живет с родителями в провинциальном городке. Сейчас ей ставят диагноз - обструктивный бронхит. Из истории: сразу после родов девочке три дня капают антибиотики (у мамы была какая-то инфекция), затем у не развивается сильнейший диатез, 2 года кошмара, далее начинаются проблемы с легкими, постоянные врачи и лекарства. За 6 лет своей жизни девочка выпила огромный мешок различных лекарств. Сейчас она живет на антибиотиках и сильных иммуностимуляторах. За 4 месяца этого года...
Обсуждение
Обструктивные бронхиты антибиотиками не лечат.
Точнее, антибиотики - вторичны, по показаниям.
Первичны - бронхорасширяющие + спазмолитики +, если нужно, гормоны.
Обследовались на астму?
И у нас очень часты обстр-ии.Помог ЮБК - месяц.После болела только 2 раза с обструкцией в теч-ии года..Сейчас посещаем оздоровительный центр/наверняка есть и у Вас / по направлению участк-го врача бесплатно.Назначили соляную камеру/чередуем с горным воздухом/ ЛФК,массаж,лазер./Винокурова,3Б/Курс 15 дней. +Занимаемся пением/академический хор/
девочки, врач поставила обструктивный бронхит и стационар "прям сейчас же". Врача вижу первый раз, но по рекомендации, другие очень довольны ею. Пол жизни в Склифе в детском отделении отработала. Что имеем, у Ксени темпы нет, сопли, кашель и реально тяжело дышит со свистом. Очень вялая. До своего врача дозвониться не могу. Решила завтра с утра пораньше к сразу к ней ехать. Ксене сегодня поделать ингаляции. У кого был обструктивный бронхит? Реально таких малявок только в стационаре лечат? Вам...
Обсуждение
У нас в три года был. Начался очень резко - ребенок ночью засвистел так, что сам перепугался. Мы само собой тоже, т.к. показалось, что задыхается. Вызвали скорую. Отвезли в Морозовскую. Условия и мед.обслуживание были жуткие (не хочу подробно писать, уже отзыв тут оставляла), поэтому на второй день выписались под ответственность нашего платного педиатра и лечились дома. Справились без антибиотиков. Конечно, решать должен врач, но я за лечение на дому. Главное, чтобы под наблюдением хорошего врача ребенок был. Лечились ингаляциями с беродуалом и лазолваном + антигистаминное. Антибиотики не принимали. Кстати, еще ротавирус в больнице подхватили(
У моего младшего были постоянные обструктивные бронхиты, первый был в 2 месяца. Если процесс не очень запущен, можно попробовать справится без антибиотиков - лазолван или эреспал в сиропе 3 р. в день, ингаляции с лазолваном 2 р. в день. На ночь ингаляцию с беродуалом - обязательно, он снимает бронхоспазм. Нам в этом возрасте рекомендовали не более 1-2х капель на 1 мл. физраствора. Плюс можно поделать массаж грудной клетки. Но если дыхание очень тяжелое, клокочущее, или не дай бог, высокая температура, скорее всего без антибиотиков не обойтись. Да, кстати, ни разу не предлагали госпитализацию, всегда вылечивались сами.
Сыну 2 и 4. Ставят ОРЗ+обструктивный бронхит. Не в первый раз. В третий за последние полгода.:(У меня три вопроса, ответьте, кто знает, пожалуйста: 1)До этого назначали Кленбутерол (назначал не наш участковый врач, а другие:в больнице, по вызову из Семашки, заведующая отделением поликлиники). Сегодня наш участковый педиатр заявляет, что это отхаркивающее. И нам нужен Салимол-Эко. Что это такое? Уже пьем Кленбутерол, нужно ли менять на этот Эко? 2)Еще дома имеется небулайзер. Дышали раньше...
Обсуждение
У нас был этот обструктивный бронхит...(
Вылечили небулайзером, 3 раза в день физ раствор+амброгексал, 2 раза в день физ раствор+беродуал. Плюс пили проспан... Это нам в больнице прописали....Этим только и вылечились...а врачи в поликлиниках(в nx платных) не могли лечение подобрать....
У младших такая болячка имелась.Антон пару раз за зиму, а Глеб до года раз 10:(. Последний раз в Сперанского попали(((. Потом на консультацию в НИИ Педиатрии.
Там врач посоветовал не провоцировать аллергию вообще, следить за меню. В начале любой простуды делать ингаляции с Беродуалом в течении 7ми дней. Разрешил применять Кленбутерол в случае начала обструкции.
Из меню я убрала только яйца, беродуал ингалировала по 2-3 дня, в самом начале, пока не начинался продуктивный кашель, до Кленбутерола дело ни разу не дошло.
А у Антона за прошлую зиму тоже ни разу обструкции не было, ему уже 4, надеюсь перерос.
Да, пыль - тоже не гуд в доме! Избавляйтесь от нее чаще:)
Мой сын (возраст 2 месяца) болеет обструктивным бронхитом, не можем снять одышку:-((История такая: в середине апреля ОРВИ, отягщенная пневмонией, бронхиолитом, сильная дыхательная недостаточность. В реанимации 6 дней... Выписались через две недели после начала заболевания с рекомендациями ингалировать физраствором и массаж, обструкции не прослушивалось, хотя визуально небольшая была. Через три дня ночью наступило ухудшение (одышка + непродуктивный частый кашель), врач поставил диагноз...
Обсуждение
В такой ситуации надо наблюдаться у хорошего пульмонолога. В Семашко принимает пульмонолог Березин, его, кажется, и на дом вызвать можно. Очень хороший доктор.
10.05.2006 11:53:11, Н.Д.я не поняла из вашего рассказа, вы массаж ребенку делали? Он очень помогает+мышцы укрепляет спинки.
Есть специальный такой, для абструктивного бронхита. Вызывала массажистку из поликлиники на дом, бронхит и отдышка прошли на 5 сеанс.
Добрый день. Поделитесь информацией пожалуйста мамы, у кого детки частенько болеют бронхитом. Интересует все: от симптомов заболевания на начальной стадии, до методов предотвращения развития болезни и способов эффективного лечения. Сейчас мой ребенок болеет бронхитом второй раз за год, в этом году для нас типична ситуация: начинается с ОРВИ (причем без температуры), лечу стандартно, через неделю-две начинается бронхит. Что можете посоветовать?
Обсуждение
Посоветовать могу осеннюю профилактику - бронхомунал или рибомунил по схеме.
Мои дети в теч. 3-4 (уже не помню, но могу посчитать:)) лет давали обструктивный бронхит на любое орви (т.е. ловим вирус = через неск. дней однозначно бронхит, как правило, без температуры). Т.е. летом это были вполне себе морозоустойчивые и закалённые дети, а в остальное время года мы имели по 5-6 бронхитов непременно.
Про астму думали, но диагноз не поставили - фвд на фоне болезни была так себе, на фоне здоровья - ок + ещё некоторые параметры не вписывались в картину астмы.
Лечили всегда без антибиотиков (хотя случайные докторши из п-ки всегда нам их назначали - на всякий случай), долго - недели 1,5 - 2, под наблюдением (2-3 раза в нед.) грамотного врача.
Из лекарств - антигистаминное + отхаркивающее + ацц или аналог (помогает выводить мокроту), если не получалось - добавляли что-то для снятия спазма (уже не помню, только эуфилин в голову приходит, но его как раз не пили - что-то более мягкое), но это самое пили максимально недолго - таки гадость порядочная:(. Всё, ессно, по показаниям, просто схема достаточно логичная + снимаем отёк, разжижием мокроту + помогаем откашлиться + снимаем спазм. Иногда пили эреспал (в основном - как противовоспалительное).
ЧУдная докторша научила меня делать баночный массаж - работает оччч. хор., но нужно уметь делать (несложно, особенно вакуумными банками) + дренирующий массаж + лфк (есть спец. упражнения + банально "вдох - длиииииный выдох" - всё это помогает вывести мокроту) - это, на мой взгляд, сильно облегчает процесс + позволяет минимизировать кол-во лекарств, но и работать при этом с ребёнком нужно много.
Ко всему этому хорошо бы грамотного врача, по крайней мере, сначала:).
Про хорошее - бронхиты у детей прошли неожиданно и как-то прям враз - рецидивов нет неск. лет - я таки взяла себя в руки и начала детей обливать + вывезла на юга на 2 мес. весной (и сейчас вывожу), там я их лечила (по теме - соляная пещера, я в неё верю:)) + ещё есть радостные отзывы астматиков). Чесно говоря, я думаю, что обливания тут основную роль сыграли, но могу ошибаться:).
Прошу совета в следующей ситуации. Ребенку 11 месяцев, болеем третью неделю, или четвертую, уже не помню. Обструктивный бронхит. Кашель, был со рвотой, после двух курсов антибиотиков (первый таблетки, второй - уколы) кашля стало меньше, педитор говорит, что в легких ТТЧНС плохого не слышит, но дыхание шумное, после кашля - вроде нормальное. Кашлять в таком возрасте как следует не умеет, поэтому всякая гадость в бронхах (трахеях?) выходит медленно. Посоветовала в дневной стационар дней на...
Обсуждение
Если в стационар, то наверное с кем-то из родителей? Так уж лучшет тогда дома с кем-то из родителей. Найти хорошего массажиста, отобъёт всю бяку.
Забыл добавить. У ребенка прививка только самая первая, на плече, не помню как называется. Остальных нет.
08.02.2005 13:16:02, Папа в сомненияхИсследование Центра медицины сна ФГБУ «Клинического санатория «Барвиха» показало – большинство людей меняют матрас, только когда старый пришёл в негодность. Но на деле доводить изделия до такого состояния не стоит: даже малейшие дефекты сказываются на здоровье и самочувствии. Отправлять матрас на пенсию лучше при обнаружении первых тревожных признаков. Выявить таковые поможет тест ниже. 1. Сколько лет матрасу? А) более 15; Б) от 7 до 15; В) от 3 до 7. Ответ: А – матрас стоит заменить. За годы...
Самолечение - бич современного общества. Во всех СМИ идет активная реклама препаратов с легкостью подавляющих сухой кашель. Однако сухой кашель при простуде чрезвычайно коварен. Отсутствие мокроты при кашле не означает, что ее нет в бронхах. А скопление мокроты - хорошая питательная среда для микроорганизмов - осложнения обеспеченны. Что бы не обеспечить себя проблемами стоит подходить к лечению сухого кашля у взрослых, так же комплексно как и влажного. Современный комплексный препарат...
Обсуждение
Кашель может быть очень опасным, а последствия совершенно неожиданными. У нас была пневмония у ребенка на фоне бронхита. Делали ингаляции лазалван +беродуал 4 капли+физ.раствор 2 недели, 10 – галавит по 1 таблетке в день. Но вообще лучше наблюдаться у врача, так шутки с кашлем плохи.
Ой, я вас умоляю. Как будто в остальных препаратах нет побочных эффектов. Привыкли к бабушкиным сказкам о том, что народные и совдеповские средства - самые безопасные:) Да такие же там везде побочные эффекты. Сами подумайте: тот же Джосет состоит из давно известных веществ - того же бромгексина и ментола, плюс сальбутамол и еще что-то. Так как он может быть опаснее, чем эти препараты в отдельности? Их же не дураки подбирали. К тому же его можно давать даже детям до 6 лет, а это, по-моему, о чем-то да говорит.
Большинство пациентов предпочитают начинать лечение ОРВИ в домашних условиях. Назальные спреи, ингаляции, капли в нос, сиропы и жаропонижающие средства помогают избавиться от проявлений вирусной инфекции. Но самолечение далеко не всегда позволяет добиваться желаемого результата. Нередко состояние ухудшается, и пациент нуждается в неотложной медицинской помощи. Среди симптомов, свидетельствующих о необходимости обращения к врачу – высокая температура в течение нескольких дней, интенсивная боль...
Обсуждение
Хорошая статья и полезные советы для молодых родителей) Помню с первым ребенком я вообще ничего не знала и даже насморк у малыша меня вводил в панику)
Да нам недавно наша ЛОР прописала, при очередных соплях - Умкалор. Это противомикробное средство растительного происхождения. Давать его следует 3 раза в день натощак, дозировка по инструкции, в соответствии возрасту.
В нашем случае (аденоиды) препарат помог очень хорошо, уже через неделю доча начала хорошо дышать по ночам, у нее перестало закладывать носик.
Обструктивный бронхит очень распространенное и серьезное заболевание дыхательной системы. Опасен он тем, что может часто вновь возникать и приводить к развитию бронхиальной астмы у детей. Именно из-за этого к обструктивному бронхиту нужно относиться крайне серьезно. При первых симптомах бронхообструкции, таких как: Кашель сухой и навязчивый, практически постоянный, он может возникать внезапно. Кашель не приносит ребенку облегчения, часто он усиливается в ночное время. Одышка - увеличение...
В этой статье мы узнаем, при каких формах бронхита положено лечение по больничному листу. Как узнать, когда нужно за ним идти и чем лечиться?
Болеть не хочется никому, особенно во время завала на работе. Поэтому многие интересуются, сколько дают дней больничного при бронхите. Это заболевание входит в топ 10 распространенных болезней по всему миру. Он протекает по-разному, в зависимости от степени развития заболевания, прогрессирующей инфекции и формы недуга.

По симптомам и характеру протекания болезни врач делает назначение лекарственных препаратов, и определяет время нетрудоспособности больного. Подтвердить вердикт врача на работе можно с помощью больничного листа.

С явными признаками бронхита человек должен обратиться к специалисту за больничным листом. Окончательный диагноз ставит терапевт или пульмонолог.
Он анализирует клинику болезни, собирает ее анамнез и проводит определенные диагностические мероприятия, например аускультация с помощью фонендоскопа. Это первичное обследование.

После первого приема врач назначает специальные анализы, которые определяют степень развития воспалительного процесса в бронхах. В больничном листе специалист указывает диагноз и форму его протекания, например, острый или .
Ложат ли с бронхитом в больницу? Да, при средней и тяжелой степени острого, обструктивного варианта болезни назначается лечение в стационаре.
Дополнительное обследование

Для определения степени поражения бронхов воспалительным процессом, их гиперреактивности и этиологии болезни, назначают лабораторные обследования:
- Общий анализ крови. Это довольно информативное обследование, так как показатели крови отображают, какой процесс протекает в организме. При воспалении в бронхах показатели СОЭ, лимфоциты и лейкоциты будут повышенными.
- Бакпосев мокроты . В некоторых случаях назначают этот анализ. Он показывает возбудителя, из-за которого человек заболел бронхитом. Также этот анализ позволяет определить, что это именно бронхит, а не воспаление легких или туберкулез. Но чаще всего подозрение на другие серьезные болезни уходит при изучении клинических признаков.
- Рентгенография . На снимке видны , нечеткие края, стенки бронхов утолщены, также проявляется усиленный или измененный рисунок, как на фото.
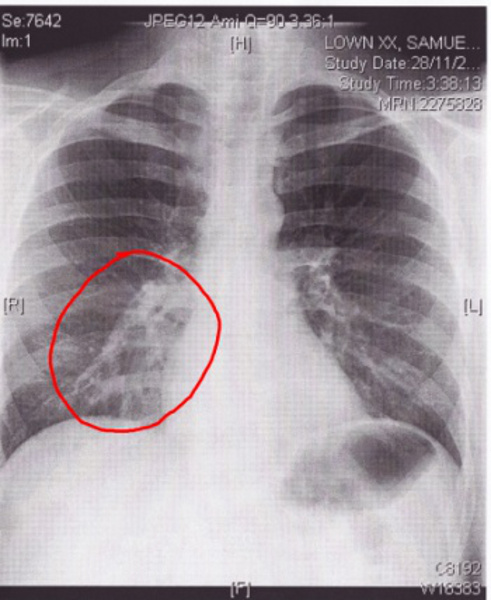
Важно: Тяжелая степень бронхита и пневмония очень похожи по своим внешним симптомам. Для постановки точного диагноза лучше сделать рентгенографию, чтобы не допустить опасные осложнения.
После подтверждения диагноза терапевт выдает больничный лист. Иногда даже пациент проходит лечение не амбулаторно, а в стационаре.
Сколько лежат с бронхитом в больнице? Это зависит от формы болезни и ее индивидуальной переносимости, то есть, какая ее стадия у человека. В среднем на лечение бронхита в больничных условиях уходит 10 рабочих дней.
Лечение бронхита: срок действия больничного листа
Воспаление слизистой оболочки бронхов протекает по-разному. После обследования специалист видит форму и степень распространения воспалительного процесса в бронхах.
В зависимости от этого назначается лечение. На работу ходить при острых проявлениях болезни человек не может, также при обострении хронического бронхита он временно теряет трудоспособность.

На какой срок дается больничный лист?
Сколько держат на больничном с бронхитом разных форм?
Ниже рассмотрим проявления болезни и приблизительное время его лечения на больничном листе:
| Форма бронхита | Клинические симптомы | Срок действия больничного |
| (легкая степень) |
|
Если у пациента диагностирован острый бронхит легкой степени, больничный лист ему дается на срок до 10 дней. |
| Острый(средняя степень) |
|
При проявлении воспаления слизистой бронхов в острой форме и средней тяжести протекания больничный лист дается до 15 дней. |
| Острый(тяжелая степень) |
|
При проявлении такого бронхита лист о нетрудоспособности выписывается до 15 дней, затем поднимается вопрос о его продлении, если для этого есть необходимость. |
|
Чтобы достигнуть ремиссии болезни, вы иногда выписывается больничный лист сроком от 10 до 15 дней. Если выполнять все врачебные предписания в период ремиссии, больничный
может и не понадобиться. |
|
| Острый обструктивный бронхит | Проявляется у детей, часто имеет аллергическую природу, но осложняется микробной инфекцией. | Родители могут взять больничный по поводу такой болезни ребенка на 10-14 дней. Такой лист выдается одному родителю. |
Лечение медикаментами
Лечение медикаментами этого недуга – это длительный и комплексный процесс. Основными препаратами для этого являются:
- Противовирусные лекарства (Анаферон, Иммунофлазид, Гропринозин, цена на такие препараты стартует от 100 рублей).
- Антибактериальные лекарства при осложнении микробной инфекцией (Аугментин, Цефадокс, Кларитромицин, инструкция описывает схему их применения, но заниматься самолечением крайне опасно).
- Муколитики и (Амброксол, Ацетилцистеин, Алтейка, Муколтин).
- Бронхорасширяющие лекарства (Сальбутамол, Бромгексин, Вентолин и другие).
- Гормональные препараты используются, когда присутствует астматический компонент.
- Витаминные комплексы, позволяющие укрепить иммунитет.
О лечении на больничном начинающегося воспаления слизистой бронхов смотрите видео в этой статье.

